生活習慣病とは
生活習慣とは、食習慣、運動習慣、休養・喫煙・飲酒等の習慣などがあり、これらにおいて「健康的とは言えない習慣」を続けることで、発症、進行してしまうものを生活習慣病といいます。具体的には過食や偏食、運動不足、喫煙、過剰な飲酒、さらには昼夜逆転の生活や睡眠不足などが挙げられます。生活習慣病としては、肥満症(特に内臓脂肪型肥満)、高血圧、糖尿病、脂質異常症、高尿酸値症などがあります。
多くの生活習慣病自体には、初期の自覚症状はほとんどありません。しかし、生活習慣病を放置していると、様々な障害が全身に現れます。その代表的なものが動脈硬化です。
動脈硬化は全身の大小の血管で発症、進行し、心筋梗塞や狭心症などの心疾患、腎硬化症など腎疾患、脳梗塞、脳出血などの脳疾患、大動脈瘤、眼底出血など、種々の重篤な疾患を引き起こします。実は日本人の死亡原因の3分の2は、元をたどれば生活習慣病に起因するものと言われています。
原因となる生活習慣と、それによって引き起こされると考えられる主な疾患

- 食習慣が原因となると考えられるもの
- 肥満 Ⅱ型糖尿病 高血圧症 脂質異常症 高尿酸血症 脳卒中(脳梗塞、脳出血、くも膜下出血) 心筋梗塞 大腸がん 歯周病など
- 運動習慣が原因となると考えられるもの
- Ⅱ型糖尿病 肥満 高脂血症 高血圧など
- 喫煙習慣が原因となると考えられるもの
- 脳卒中(脳梗塞、脳出血、くも膜下出血) 心筋梗塞 慢性気管支炎 肺気腫 慢性閉塞性肺疾患(COPD) 肺がん 歯周病など
- 飲酒習慣が原因となると考えられるもの
- アルコール性肝疾患(脂肪肝・肝炎・肝硬変等)など
(遺伝要因が原因となるものは除きます)
高血圧症

心臓から送り出された血液が、動脈の内壁を押す圧力のことを血圧と言います。この圧力が高い状態で続くと高血圧症と診断されます。高血圧症が続き、長期にわたって血管が張りつめた状態のままですと、血管は次第に厚くなり、内腔が狭くなります。加えて弾力が失われて硬くなっていき、傷つきやすい状態になります。一旦、血管内部に傷がつくと、そこにはコレステロールなどが付着しやすくなります。これによりさらに血管が狭くなるという悪循環で、高血圧による動脈硬化が進行してしまいます。
高血圧の診断としては、外来時の血圧測定において、最高血圧(収縮期血圧)が140mmHg以上、もしくは最低血圧(拡張期血圧)が90mmHg以上の場合、高血圧と診断されます。ただし、1度の測定ではなく、同条件下で繰り返し測定した上で、確定診断を行います(ご家庭で測定した最高血圧が135mmHg、最低血圧が85mmHg以上である場合にも高血圧と判断する場合があります)。
高血圧症には、「二次性高血圧症」と「本態性高血圧症」のふたつがあり、「二次性高血圧症」は腎臓疾患や甲状腺疾患、睡眠時無呼吸症候群等、別の病気が原因で、血圧をコントロールするホルモンのバランスが崩れるなどし、血圧が上昇するものです。「本態性高血圧症」は、生活習慣に起因すると考えられているもので、高血圧症の患者様全体の9割を占めているとされています。
「本態性高血圧症」を引き起こす生活習慣としては、塩分の摂り過ぎ、過食や偏食による肥満、過剰な飲酒、喫煙、過度なストレスなどがあげられます。塩分を摂り過ぎると、それを薄めようと体内に水分が蓄積し、血流量が増加することで血圧が上昇してしまいます。肥満では過剰にインスリンが分泌されることが影響し、血圧が上がると考えられており、また肥大した脂肪細胞から血管を収縮させる物質が分泌するともされています。
さらに喫煙は、ニコチンの作用で血管が収縮し、一時的に血圧が上がることに加え、血液がどろどろの状態になって凝固しやすくなります。流れも悪くなって動脈硬化を引き起こし、さらに血圧を上昇させてしまいます。またストレスは心拍数を高めるアドレナリンや、血管を収縮させるノルアドレナリンが分泌される原因となり、血圧を高めてしまいます。
高血圧の改善のためには、まず、原因となる生活習慣を見直していくことが重要になります。具体的には1日の塩分摂取量を減らす(目安としては1日6g以下)、カリウムなどのミネラルを含んだ食物の摂取などバランスの良い食事を心がけ、過食を避ける、適度な運動をして肥満を解消する、喫煙や過度の飲酒を控える、さらにはストレスを溜めないようにするなど、食事習慣、運動習慣、喫煙習慣等の改善に取り組むことが大切です。
当院では、患者様一人一人に対して、それぞれの体の状況や生活のstyleに合わせて、生活習慣改善のアドバイスをさせていただきます。それでも改善しない場合、あるいは脳疾患や心疾患を併発していて、早急に血圧を下げる必要がある場合は、投薬による治療を並行して行います。使用する薬剤としては、血管を拡張し血圧を下げるカルシウム拮抗薬、血圧を上昇させる物質の作用を抑えるACE阻害薬やアンジオテンシンⅡ受容体拮抗薬(ARB)、尿からの塩分排出を促す利尿薬、血管を広げ心臓から送り出される血液の量を抑えるβ遮断薬などがあります。これらをそれぞれの患者様に合わせ。適切に処方していきます。
糖尿病

本来、糖(ブドウ糖)は血液を通して筋肉などの細胞に届けられ、エネルギーとなる非常に重要なものです。しかし、このブドウ糖の血中濃度(血糖値)が高い高血糖の状態が慢性的に続くと、糖尿病という病気と診断されます。通常血糖値は、空腹時に70~100mg/dl、食事をすると血糖値は上がりますが、上限は140mg/dlくらいとされており、これよりも血糖値が高い状態が高血糖となります。
高血糖の状態が続くと、余ったブドウ糖が血液中のタンパク質と結合して、強い毒性を持ったAGEという物質になります。この物質は血管の細胞にダメージを与えるもので、血管の弾力性を失わせて動脈硬化を引き起こします。さらに血糖値が高いと血栓を作りやすくなるとも考えられています。こうしたダメージは、全身の大小の血管に与えられてしまいます。これが糖尿病の非常に恐ろしい所です。
大きな血管に動脈硬化などの障害が出ると、脳梗塞、脳出血、狭心症、心筋梗塞、末梢動脈疾患、足病変などを引き起こします。また糖尿病では微細な血管に障害が起こることも多く、以下の症状は「糖尿病三大合併症」とも言われています。
ひとつは、網膜を走行する血管に障害が生じ、最悪の場合失明する危険性がある「糖尿病網膜症」、もうひとつは腎臓機能に障害が生じ、現在日本で透析の原因第1位となっている「糖尿病腎症」、さらに高血糖による神経細胞の変化や、動脈硬化による神経細胞への血流が滞ることで神経に障害が起こり、最悪の場合、下肢切断や全身性の感染症など命に関わる場合もある「糖尿病神経障害」がその3つです。
糖が細胞に取り込まれる際には、インスリンという膵臓から分泌されるホルモンが重要な役割を果たします。糖尿病には、遺伝的要因やウイルス感染などによる自己免疫疾患などが原因で、膵臓からこのインスリンがほとんど分泌しなくなることで発症する「Ⅰ型糖尿病」と、運動不足、過食などが原因となり、インスリンの分泌量が減少したり働きが低下したりすることで発症する、生活習慣病としての「Ⅱ型糖尿病」があります。糖尿病の患者様の95%は、この「Ⅱ型糖尿病」とされています。
「Ⅱ型糖尿病」の治療では、まず生活習慣の改善が重要になります。血糖値を高めないようにするため、過食や偏食、間食、夜食などを控え、栄養バランスにも気をつけましょう。肥満(特に内臓脂肪型肥満)は、インスリンが働きにくくなり(インスリン抵抗性)、逆に筋肉体質ではインスリンが働きやすくなることがわかっています。ウォーキングや体操、筋肉トレーニングを行うなど運動習慣も改善して、肥満を防止し、適正な体重を維持することが、インスリンの働きを高めるために重要になります。
当院では、糖尿病に治療にあたっても、患者様それぞれに合わせた食事療法、運動療法による生活習慣の改善を行っていきます。それだけでは血糖値が十分に下がらず、動脈硬化の合併症や糖尿病三大合併症などの発症の危険がある場合は、薬による治療行います。
使用する薬としては、内服薬として、インスリン分泌を促進するもの、およびインスリン抵抗性を改善し効きをよくするものがあります。近年では、血液中に余った糖を、尿として排出することで血糖を下げるものや、食事をとったときの膵臓からのインスリンの分泌などを調整して血糖を下げるものもあります。 これらの薬は他の薬と併用しなければ低血糖を起こす危険性が低いこと、体重を増やしにくいことも特徴です。それらによる治療でも症状が改善しない場合や、手術などを控え早期に血糖値を下げる必要があったり、持病のために内服薬が使用しづらい場合は、外部からインスリンを補給するインスリン注射を行います。
脂質異常症
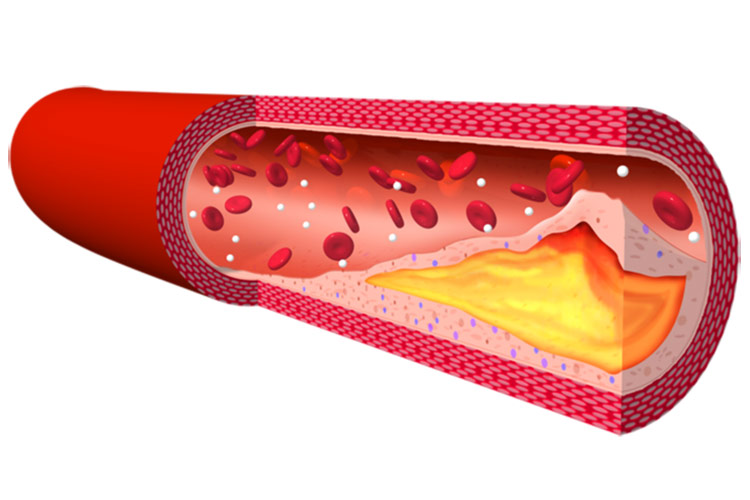
脂質異常症とは、血液中のコレステロールや中性脂肪といった脂質の濃度が、異常値を示しており、その状態が続くと健康に様々な害を及ぼす生活習慣病です。もともとコレステロールは細胞膜やホルモンの材料となり、また中性脂肪(トリグリセライド)は重要なエネルギー源になるなど、脂質それ自体は重要な栄養素のひとつですが、取りすぎると消費されず、血中にあふれてしまいます。
血管内のコレステロールが内部に溜まると、粥状の物質ができ、これにより動脈硬化が起こり(粥状動脈硬化)、これが進むと狭心症などを引き起こします。さらに悪化すると、粥状に硬化した部分にできていたプラークが破裂し、冠動脈が閉塞、心筋に完全に血液がいかなくなり、心筋が壊死してしまいます。この状態が心筋梗塞です。さらに脳梗塞などの原因ともなります。
脂質異常症の診断基準としては、以下のようになります。以前は、高脂血症と呼ばれていましたが、コレステロールが低い低HDLコレステロール血症も異常と考えられるため、脂質異常症と呼ばれるようになりました。
脂質異常症の診断基準
- LDL(悪玉)コレステロール値
≧140mg/dL(高LDLコレステロール血症) - 中性脂肪
≧150mg/dL(高トリグリセライド血症) - HDL(善玉)コレステロール値
<40mg/dL(低HDLコレステロール血症)
LDL(悪玉)コレステロールとは、体の隅々までコレステロールを運ぶ働きをしているもの、HDL(善玉)コレステロールは逆に、体に余ったコレステロールを回収する働きをしているものです。また中性脂肪(トリグリセライド)は取りすぎると消費されず、肝臓や血中に蓄えられ、多くは皮下脂肪となって肥満の原因になります。
最近の研究では悪玉コレステロールが小型化したsd-LDL(超悪玉)コレステロールの存在が知られています。小型化すると血管壁に入り込みやすくなり、血管壁に入ると酸化されて、動脈硬化をさらに進行させ、心筋梗塞や脳卒中のリスクが高くなります。
脂質異常症の改善は、主に食習慣を中心とした生活習慣の改善が第一歩となります。コレステロールや飽和脂肪酸を含む動物性脂肪(肉や卵、乳製品など)は摂り過ぎないようにしましょう。またHDL(善玉)コレステロールを上昇させ、中性脂肪を減らすとされる食物繊維を多く含む食物(野菜やキノコ、海藻類など)や、脂質を下げ動脈硬化抑制の働きがあるとされ、タンパク質の摂取につながる大豆製品(豆腐、納豆など)などは積極的に摂るようにしましょう。また青魚などに含まれるEPAやDHAなどの不飽和脂肪酸にも動脈硬化予防の効果があるとされています。
この他、喫煙は善玉コレステロールを減らし、悪玉コレステロールの酸化を促進して動脈硬化をより進行させてしまいますので、喫煙習慣のある方は禁煙しましょう。またアルコールは摂り過ぎると中性脂肪を増やすため、飲酒は適量に抑えることが大切です。ウォーキングや体操などの運動は中性脂肪を減らし、善玉コレステロールを増やす効果がありますので、適度な運動習慣をつけるようにしましょう。またストレスを受けた時に分泌されるストレスホルモンにはコレステロールを増やす作用があるとされています。なるべくストレスを溜めないことが脂質異常症の改善では大切となります。
生活習慣の改善だけでは、脂質の値がコントロールできず、動脈硬化の進行による脳疾患や心疾患などの発症リスクがあり、早期に脂質異常症を改善する必要がある場合は、薬による治療を行います。
使用する薬としては、コレステロールを合成する酵素を阻害する薬、LDLコレステロールや中性脂肪を低下させる薬、EPA・DHA製剤等があります。当院では患者様一人一人の状況に合わせ、生活習慣の改善や薬による治療まで、適切と考えられる治療を進めてまいります。
痛風(高尿酸血症)

痛風とは、血液中で尿酸が結晶化して関節などに蓄積され、それを体が異物とみなし攻撃することで発症する病気です。攻撃によって免疫反応が起こり、激痛を伴った炎症が起こります。この状態が「風が当たっても痛い」ということから、その名がついたと言われる「痛風」です。
この痛風を引き起こすのが「高尿酸血症」です。尿酸とは、細胞の代謝や体を動かすエネルギーとして重要な「プリン体」を分解したときにできる老廃物で、通常、腎臓から排泄されますが、腎臓からの排泄量が低下したり、プリン体を過剰摂取して尿酸の生産が増加したり、あるいはその両方であったりすると、血液中の尿酸の濃度(尿酸値)が上昇します。
目安として、血液中の尿酸値が7.0mg/dlよりも高い状態になると高尿酸血症と診断されます。高尿酸血症の状態が続くと、尿酸が血液中で結晶化し、「痛風」に至ります。「痛風」は、足の親指の付け根などを中心に、膝やくるぶしなどでの発症が多く見られます。熱や腫れなどの症状も伴い、激しい痛みの発作は数日間続きますが、多くの場合、次第に収まります。
高尿酸血症自体には自覚症状がないため、痛風が収まった後に放置されしまうこともありますが、治療をしないでおくと、痛風の発作を繰り返してしまい関節が変形する、可動域が狭くなるなどします。また尿路結石を発症しやすくなって、激痛を伴った尿管結石や、腎障害を引き起こしてしまうこともありますので、しっかりと治療することが大切です。
高尿酸血症の改善には、まずプリン体を摂取し過ぎないようにする食事習慣の見直しが重要です。特にプリン体が多く含まれる食品としては、ビールや鶏卵、魚卵、肉(特にレバー)、魚などが挙げられます。プリン体オフと謳われている飲料もありますが、ビールに限らずアルコール自体に尿酸を高める作用がありますので、注意が必要です。
また、尿酸の排泄を促すため、水分をしっかりとることは大切です。さらに海藻や野菜類を積極的に接種すると、尿がアルカリ性に傾き、尿酸が排泄されるので結石を作りにくくなります。他には軽い有酸素運動をすることも有効です。ただし、過度な運動、特に無酸素運動をすると、尿酸が産出されやすくなりますので、医師にご相談ください。
食事療法や運動療法に加え、痛風や腎臓結石などを繰り返し発症するなどした場合は、尿酸を産出しにくくしたり、体外への排泄を促進したりする尿酸降下薬等による治療も行います。痛風の発作が起こっている場合には、非ステロイド性抗炎症薬を併用します。高尿酸血症は進行の予防が可能な病気ですので、健康診断などで尿酸値が高いと指摘されたときは、早めにご受診ください。